不妊症とは
健康な男女が子供を望んで性生活を行っているにもかかわらず、2年以上妊娠にいたらない状態を不妊症と定義します。最近では社会における「生き方」そのものの変化や、女性の社会進出などによる晩婚化で、1年間妊娠を希望しても、妊娠しない夫婦を、不妊症と定義するようになってきました。
その割合は…
タイミングが合えば1回の排卵で20〜25%の確率で妊娠するといわれており、実際1〜2年のうちに約90%のカップルが妊娠に至ります。ですからおよそ10組に1組が不妊症と考えられています。
その原因は…
不妊症の原因は、男女ともに同じくらいの確率があります。男性2〜3割、女性2〜3割、残りが原因不明のものや、両者に原因がある場合です。
まずは…
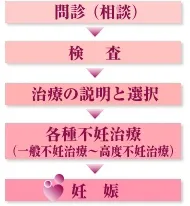
根本となる原因を見つけることが一番の近道です。不妊症の検査はご夫婦お二人で受けられるのが効率的ですが、ご主人様だけもしくは奥様だけでもかまいません。まずは、一歩を踏み出して病院の門をたたいてみましょう。
検査まで踏み切れない…という方は、まずご相談を。
妊娠のメカニズム
不妊症の原因や検査について知る前にまずは月経周期や妊娠のメカニズムを理解しましょう。
ホルモンの変化
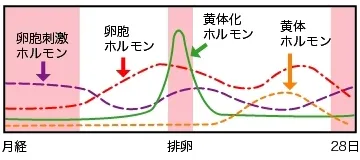
月経中、女性の身体は脳にある「視床下部」から分泌されるゴナドトロピン(性腺刺激ホルモン)放出ホルモン(GnRH)によって卵胞成熟や排卵などがコントロールされています。視床下部から分泌されたGnRHは下垂体に作用して卵胞刺激ホルモン(FSH)※1と黄体化ホルモン(LH)※2を分泌させます。FSH卵巣にある卵胞を発育させ、LHは発育して成熟した卵胞に働いて排卵を促します。
この間、卵胞からはエストロゲン※3が分泌され、排卵後の黄体化した(黄体になった)卵胞からはプロゲステロン※4とエストロゲンが分泌されます。これらのホルモンは子宮に働きかけます。プロゲステロンは受精卵が子宮内膜に着床しやすいように変化させます。
| FSH(卵胞刺激ホルモン)※1 | 脳の下垂体から分泌されるホルモンで、卵巣に作用し、卵胞の発育や成熟を促します。 |
|---|---|
| LH(黄体化ホルモン)※2 | 脳の下垂体から分泌されるホルモンで、排卵を促し、残った卵胞を黄体化させる作用があります。 |
| エストロゲン※3 | 卵巣から分泌されるホルモンで子宮に作用し子宮内膜を増殖させ、頸管粘液の分泌を高めます。 |
| プロゲステロン※4 | 排卵後に卵胞が黄体化されこの黄体から分泌されます。プロゲステロンは受精卵が子宮内膜に着床しやすいように変化させ、基礎体温を上昇させます。 |
卵巣の中では
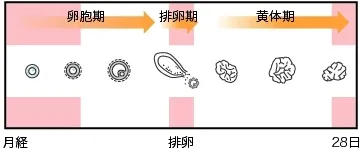
卵胞とは卵子を包む袋のようなものです。卵巣の中には多数の卵胞が存在します。
卵子は下垂体から分泌されるFSHに刺激されて成熟をはじめ、最終的に成熟卵となって排卵します。
排卵後、卵胞は黄体になります。黄体化した卵胞はプロゲステロンとエストロゲンを分泌します。
子宮内膜は
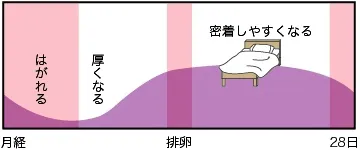
卵胞の発育にしたがってエストロゲンの分泌が増加します。このエストロゲンにより子宮内膜が増殖します。
内膜全体の厚さは2〜3mmに達します。排卵後は黄体から分泌されるエストロゲンとプロゲステロンの働きにより、内膜線の発達と分泌が盛んになり、受精卵の着床が可能な状態を作ります。
基礎体温は
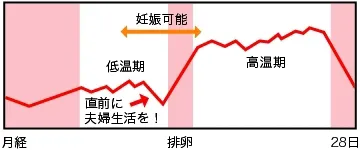
月経開始から排卵までの間、基礎体温は低温期を示します。排卵後、卵胞が黄体化され黄体ホルモンが分泌されると基礎体温は0.3〜0.5℃上昇します(高温期)。
高温期は約2週間続きます。
1. それぞれの旅がスタート
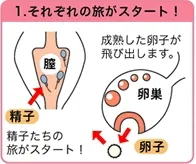
通常1回の月経で排卵される卵子は1個です。卵巣内で卵子が成熟すると卵子が卵巣より飛び出します(排卵)。
排卵した卵子は卵管采(卵管の先端)から取り込まれます(ピックアップ)。取り込まれた卵子は卵管内を運搬され卵管膨大部で精子を待ちます。
女性の膣内に射精された精子は、射精後約2時間で子宮・卵管を泳ぎあがります。
卵管膨大部にたどり着ける精子はわずか数百個と、厳しい競争を勝ち残ってきた精子だけに受精するチャンスがあります。
2. 受精
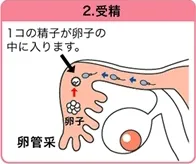
卵子は、卵子を保護するたくさんの細胞に覆われており、この細胞を突破するには精子の先端にある特別な酵素の働きが必要になります。
しかし1個の精子が持っている酵素の量では突き破ることができません。たくさんの精子がアタックした後、たった1個の精子が卵子の細胞膜を破って中に入り込むと受精が完了します。受精すると他の精子が入ることはできなくなります。受精した卵子(受精卵)は約28時間で最初の細胞分裂を起こし、その後、細胞分裂を繰り返しながら成長していきます(細胞分裂を繰り返した受精卵を「胚」と呼びます。
3. 受精したら
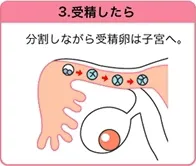
胚は育ちながら卵管内をゆっくりと子宮に向かって進み、4〜5日かけて子宮に到達します。
子宮にたどり着く頃にはさらに細胞分裂を続けて「胚盤胞」と呼ばれる段階にまで成長します。
4. 着床
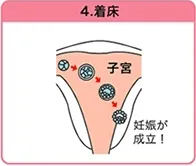
受精してから約7日目に胚盤胞は透明帯から抜け出し、子宮上部の子宮内膜に取り付きます。これがいわゆる「着床」です。
不妊症の主な原因
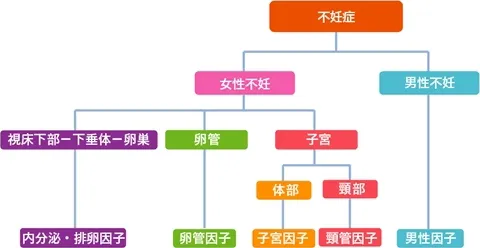
妊娠が神秘的なものであるように、不妊の原因についてもまだ解明されていない部分がありますが、現在では以下のような不妊原因が特定できるようになりました。
卵管因子
卵管は、排卵した卵子を卵管采より取り込み、精子と卵子の出会いの場を提供し、受精卵を子宮に移送するための大事な場所で妊娠成立に重要な役割をはたしています。
ですから卵管に異常が生じると不妊症になる可能性が高くなります。
- 1. 卵管炎
- 性交渉により膣や子宮に侵入した微生物が卵管およびその周辺で増殖し炎症を起こすと卵管が閉塞・癒着し、卵子や精子が通過できず受精できないことや卵管采からの卵子の取り込みができなくなる(ピックアップ障害)こと、もしくは絨毛の機能が衰え、その結果受精卵の輸送機能が低下することで不妊症を引き起こすことがあります。
卵管炎を引き起こす微生物には淋菌、大腸菌やクラミジアなどがあります。
特にクラミジア感染は症状が非常に軽く自覚症状を認めないことが多いため感染に気づかず、感染の長期化により不妊や子宮外妊娠の原因となることがあります。
- 2. 卵管性留水腫・膿腫
- 淋菌、大腸菌、クラミジアなどの感染により、卵管に炎症が起こり、卵管が閉塞し閉塞部の中間に浸出液(膿)が貯留し不妊や子宮外妊娠の原因となることがあります。
- 3. そのほか
- 子宮内膜症により卵管に癒着が起こる場合や、子宮外妊娠により卵管に閉塞・癒着がおこることがあります。卵管は左右にあるので片方が通過していれば妊娠することができます。
子宮因子
卵管で精子と受精した卵子はその後卵管から子宮腔内にたどり着き、着床の準備に取りかかります。
しかし、子宮に何らかの異常があると受精卵の着床が阻害され不妊症になる場合や、胎児が順調に発育できず流産の原因となることがあります。
子宮因子の原因は以下のことが考えられます。
- 1. 子宮筋腫
- 子宮を構成する筋肉の一部に発生する良性の腫瘍で、生殖年齢の4〜5人に1人(20〜25%)の割合で発生する疾患です。
子宮の内側に向かって発生する場合や、子宮内腔が変形する場合や卵管周辺に筋腫ができた場合には卵管を圧迫し、精子が卵巣に進入できなくなる場合には不妊症になる場合があります。
- 2. 子宮形態異常
- 子宮奇形は全女性のおよそ5%にみられる先天的な疾患で、子宮の外観が左右ふたつに完全に分かれている(重複子宮)、途中から分かれている(双角子宮)、外観は正常でも内腔のみが左右に分かれている(中隔子宮)ことがあります。
これらを子宮奇形といいます。必ずしも不妊を招くものではありませんが、子宮内膜の発育が悪くなると不妊症、習慣流産や早産などの原因になることがあります。
- 3. 子宮内膜症
- 子宮内膜組織が子宮内膜以外の場所(腹腔内や卵管など)に生じる疾患でその血液の塊や細胞組織が、周囲組織との癒着や炎症を起こして、いろいろな障害を引き起こすといわれています。
子宮内膜症は生殖年齢にある女性の10〜15%に存在し、子宮内膜症の人の約30%が不妊症になるといわれています。
- 4. 子宮腺筋症
- 子宮内膜症の一つで子宮内膜組織が子宮筋層の中に増殖する疾患です。
症状が進むと子宮が硬くなり受精卵の着床が妨げられ不妊となる場合があります。
- 5. その他(黄体機能不全)
- 排卵が起こると卵巣には黄体が形成され、そこから黄体ホルモンが分泌されます。
この黄体ホルモンの分泌が悪い場合や、黄体ホルモンによる子宮内膜の反応が悪い場合には受精卵がうまく着床できず不妊症になる場合があります。
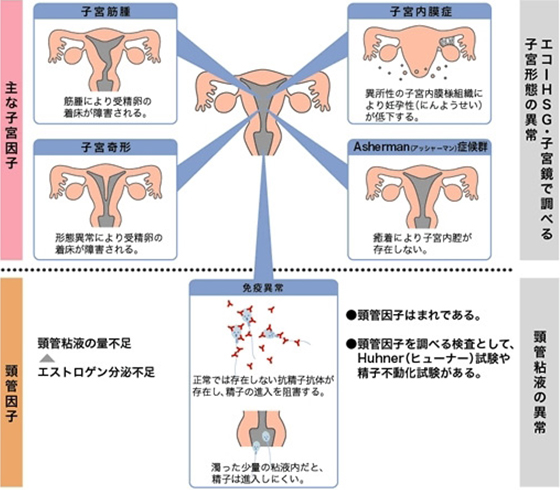
頸管因子
子宮頸管部には、頸管粘液が充満していて排卵日付近になると精子を受け入れるために頸管粘液は透明に変化し、分泌量が増えます。しかし、濁った少量の頸管粘液だと精子が頸管を通りにくいために不妊症になることがあります。排卵誘導剤のクロミフェンを長期にわたり服用すると頸管粘液が少なくなることがあります。
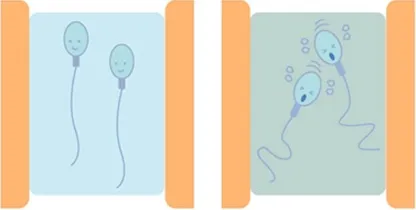
また、まれに女性の体が精子に抗体(抗精子抗体)を作ることがあります。
普段はこの抗体をつくることはありませんが、できてしまうと精子の運動能力や受精能力を低下させます。
これを免疫性不妊ともいいます。抗精子抗体は受精の過程までが問題なので、体外受精・胚移植法(もしくは顕微受精法)は治療効果があります。
●抗精子抗体(免疫性不妊)
男性因子
不妊症の場合、周囲からは女性側に問題があるように思われがちですが、実際には男性側に原因があることも多く男女比でいうと1:1といわれています。
男性の不妊の原因としては以下のことが考えられます。
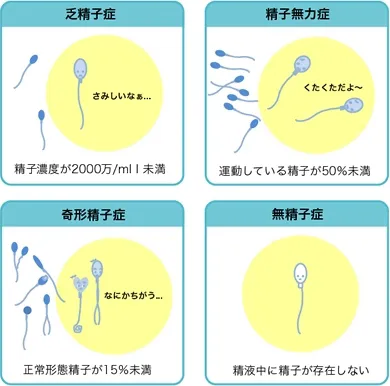
- 1. 造精機能障害
- (突発性機能障害や染色体の異常により精子の形成がうまくいかない)
- 精液検査はこちら
- 2. 精路通過障害
- (精子が造られているにもかかわらず、精子の輸送経路が欠損もしくは閉塞しているために精液中に精子を認めない)
- 3. 性機能障害(性交もしくは射精できない)
- この中でも造精機能障害がもっとも多く全体の70〜80%を占めるといわれています。
当院では、特に専門的な診察・治療が必要と考えられる場合、下記の提携病院をご紹介させて頂いております。
原因不明
不妊症の基本的な検査を行っても、悪いところが見当たらずに不妊原因が分からないことがあります。
このような状態を原因不明不妊といいます。原因不明不妊で悩む方は不妊症の10〜35%と言われています。



